病理検査科
病理検査科は、病理医3名・臨床検査技師7名(細胞検査士4名を含む)・秘書1名よりなり、大きく分けて病理組織検査・細胞診検査・病理解剖の3つの業務を行っています。

業務内容
- 病理組織検査
- 細胞診検査
- 術中迅速組織検査
- 術中迅速細胞診検査
- 病理解剖
1.病理組織検査
患者さんから採取した臓器や組織を詳しく調べ、病気の診断を行う検査方法で、多くの場合その患者さんの最終診断となり、治療法の選択、予後の推測などに重要な情報を提供します。
組織検査のながれ
検体提出→撮影→固定→切り出し→包埋→薄切→染色→診断

検体提出
病理検査科に隣接している手術室から、パスボックスを通して検体が提出されます。
技師は依頼書と検体を照らし合わせ確認し、受付を行います。
未固定の臓器が提出されたら、病理医が写真撮影を行います。

撮影
提出された臓器を撮影し、結果報告時に電子カルテで確認できるようにします。
その画像は患者さんまたは御家族への説明などに使われます。

固定
撮影後は迅速に10%中性緩衝ホルマリンで固定します。
固定不良はその後の病理診断や遺伝子検査結果に大きく影響するため、適切な作業が必要です。

切り出し
固定された臓器は、病理医が診断に必要な部分を適当な大きさに切り出し、包埋用カセットに入れます。切り出しが必要無い生検などの小さな検体は、技師がカセットに入れることもあります。

包埋
切り出し後、脱脂や脱灰など臓器毎に必要な処理を行った後、自動包埋装置に入れ、一昼夜パラフィンに滲透させます。
その後、カセットから検体を取り出し、検体の向きや順番に気をつけながら、手作業でブロックにします。

薄切
ミクロトームという機器で2~4μmの厚さに薄切し、スライドグラスに貼り付けます。
こちらも全て技師の手作業で行います。

-
染色
自動染色封入装置でヘマトキシリン・エオジン染色(HE染色)を行います。
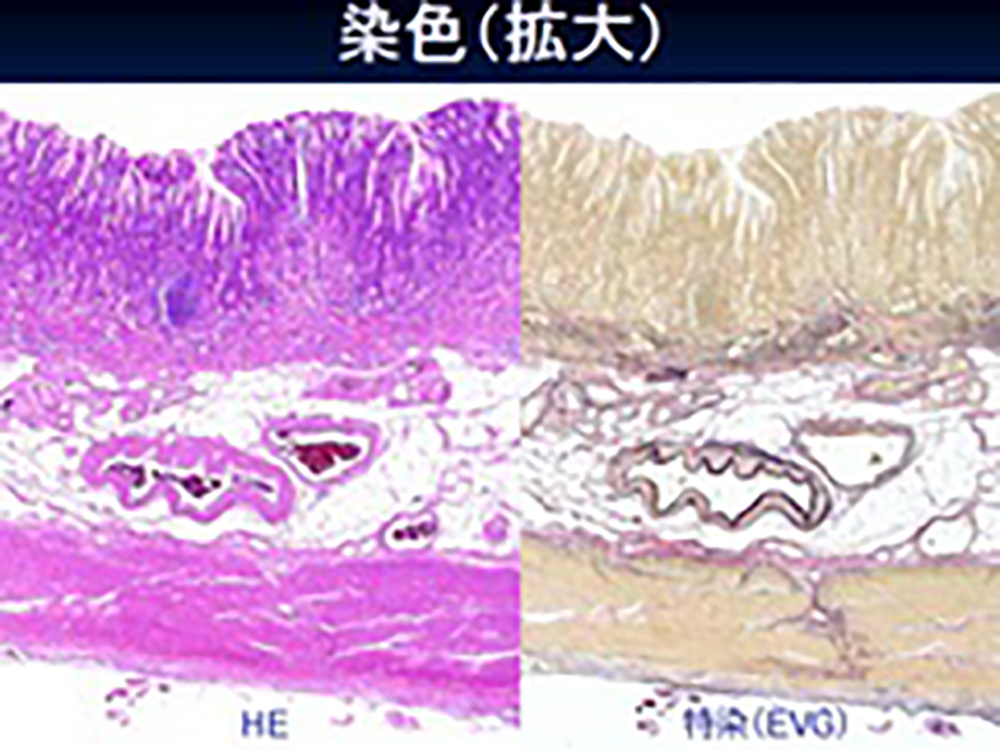
顕微鏡像
左:HE染色
右:特殊染色(EVG染色)
血管壁の弾性繊維を濃紫色に染色しています。

自動特殊・免疫染色装置
HE染色だけでは病理診断のつかないものに、特殊染色や免疫染色を行います。
機械で染色できない特殊染色については技師が染色しています。
“遺伝子検査標本作製”
がん治療においては現在、がんの原因遺伝子を特定し、それに応じた分子標的薬などの治療薬の選択が行われています。そのためにはがん組織から抽出されたDNAやRNAが必要となるため、遺伝子検査へ提出する標本を病理検査で作製しています。

2.細胞診検査
細胞診検査は、組織診検査よりも患者さんの体への負担が少なく、短時間で実施できます。ただし、組織の全体像が分からず、確定診断には至らないことがあります。材料は、婦人科材料・尿・痰・気管支材料・甲状腺・乳腺・体腔液・髄液・膵液・胆汁などさまざまで、採取された検体に含まれる細胞を染色・鏡検し、検査を行います。
細胞診検査の流れ
検体処理→染色→鏡検・報告

検体処理
検体はLBC(Liquid-Based Cytology)法で処理します。
検体は一週間程度固定液に入れて保管し、必要に応じて免疫細胞化学染色用標本作製やセルブロックを作製しています。

染色
自動染色装置でパパニコロウ染色します。
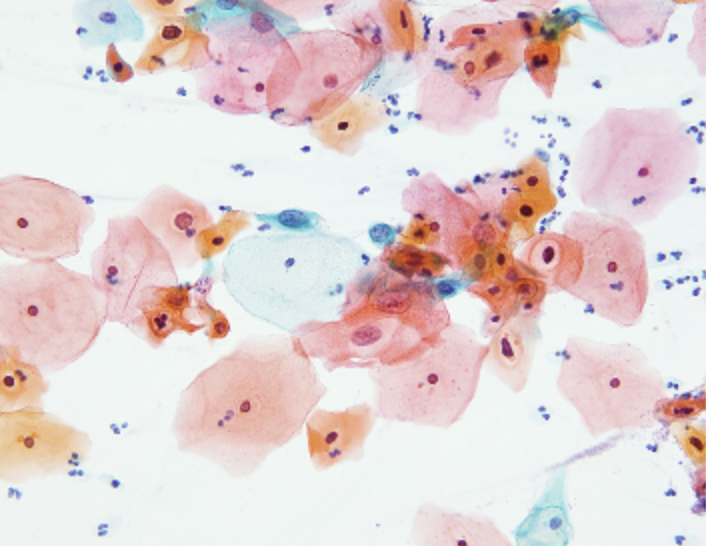
鏡検・報告
パパニコロウ染色された標本です。
できあがった標本を細胞検査士2名で鏡検し報告しています。
また、悪性が疑われる細胞であれば病理医にも鏡検してもらい、診断しています。
3.術中迅速組織検査
手術中に、患者さんの臓器や組織の一部を採取し、迅速に病気の診断を行う検査方法で、良悪性の判定や切除範囲の決定に利用します。
術中迅速組織検査のながれ
検体提出→凍結標本作製→染色→鏡検・報告(約20分で報告します)

凍結標本作製
手術室から提出された検体を-20℃以下で急速凍結し5μmぐらいに薄切します。

-
染色
自動染色封入装置は時間がかかるため、技師が手早く染色します

-
鏡検・報告
病理医が診断を行い手術中の臨床医に結果が報告されます。
4.術中迅速細胞診検査
手術中採取した患者さんの体腔液等の液状検体から短時間で標本作製・診断を行います。その結果により、手術術式等が変更される場合もあります。
通常の細胞診検査と同じ検体処理の流れですが、各工程時間を短縮し、検体提出より約20分で結果の報告をしています。

病理解剖
臨床的な疑問を解決し、死因の確定や生前診断が正しかったかどうか、また、 治療が適切であったかどうか等を明らかにするためにおこなっています。全症例、病理医・研修医を含め関係スタッフが参加しCPC(臨床病理検討会)を行い 記録を残します。
技師は主に病理解剖を執刀する病理医の介助、臓器の摘出や患者さんの縫合などを行い、病理医の診断業務の補助を行っています。
