- HOME
- 診療科・部門
- 診療科
- 消化器外科・一般外科
- 消化器外科・一般外科(大腸部門)
消化器外科・一般外科(大腸部門)
大腸部門とは
下部消化管(小腸、結腸、直腸、肛門)の良性・悪性疾患の全般、特に大腸肛門の悪性腫瘍の外科治療を専門としています。大腸外科の専門の医師が、消化器内科、腫瘍内科(抗癌剤治療を行う科)、放射線療法科(放射線療法を行う科)の医師と緊密な連携をとりながら、患者さんにとって最善の治療を追求しています。
大腸部門の病気について
当グループでは、大腸癌を中心とした下部消化管(小腸、結腸、直腸、肛門)の悪性疾患だけではなく、良性腫瘍、虫垂炎、大腸憩室症(憩室炎、憩室出血、憩室穿孔)、炎症性腸疾患(クローン病、潰瘍性大腸炎など)や腸閉塞(イレウス)などに対する外科的治療も行っています。 大腸癌に関しては、日本において年々増加しており、すべての癌の中での全国罹患数は2016年に1位となりました(2位胃癌、3位肺癌、4位乳癌、5位前立腺癌)。高知医療センターでの手術数も年々増加しており、現在、西日本で有数の症例数の手術を行っています。
当院の大腸部門の特徴
来院回数の低減および初診から手術までの期間の短縮に努めています
最初の外来受診日に必要な検査(血液、CT、MRI、レントゲン、心電図、呼吸機能検査)を行います。その日のうちに専門医が診察し、検査結果、治療方針を説明し、安心して帰宅していただきます。手術日も決定しますので、原則として手術前の来院は1日のみです。
また外来受診後、2週間以内に手術を行うようにしています。閉塞などの症状がある状態であればより早期に手術を行いますし、穿孔による腹膜炎などの緊急手術にも対応しています。
治療前のご病気に対するご不安な気持ちを少しでも早く解消できるように努めています。
体に優しい(低侵襲な)手術を心がけています(腹腔鏡手術・ロボット支援手術)
腹腔鏡手術は、おなかの中に炭酸ガスを入れ膨らませ、臍から細い高性能カメラ(腹腔鏡)を挿入します。5-10mmの小さな孔を4、5か所に開け、カメラでモニターに映し出し、大腸とリンパ節の切除を行い、病変を3-5cmの切開創から体の外に取りだします。従来の手術で25cmほど切開した場合(開腹)と比較して、創が小さくてすみ、痛みが少なく、術後の回復が早いことが利点とされている患者さんの体に優しい低侵襲な手術です。
腹腔鏡手術は開腹手術と比較し、手術の難度が高いとされていますが、大腸癌に対する腹腔鏡外科技術を保証する日本内視鏡外科学会技術認定医を複数擁しており、確実に癌が取り切れると判断した症例には、進行癌に対してもすべて腹腔鏡手術を行うようにしています。また大腸癌以外の疾患(虫垂炎、憩室症、炎症性腸疾患、直腸脱など)にも積極的に腹腔鏡手術を行っています。
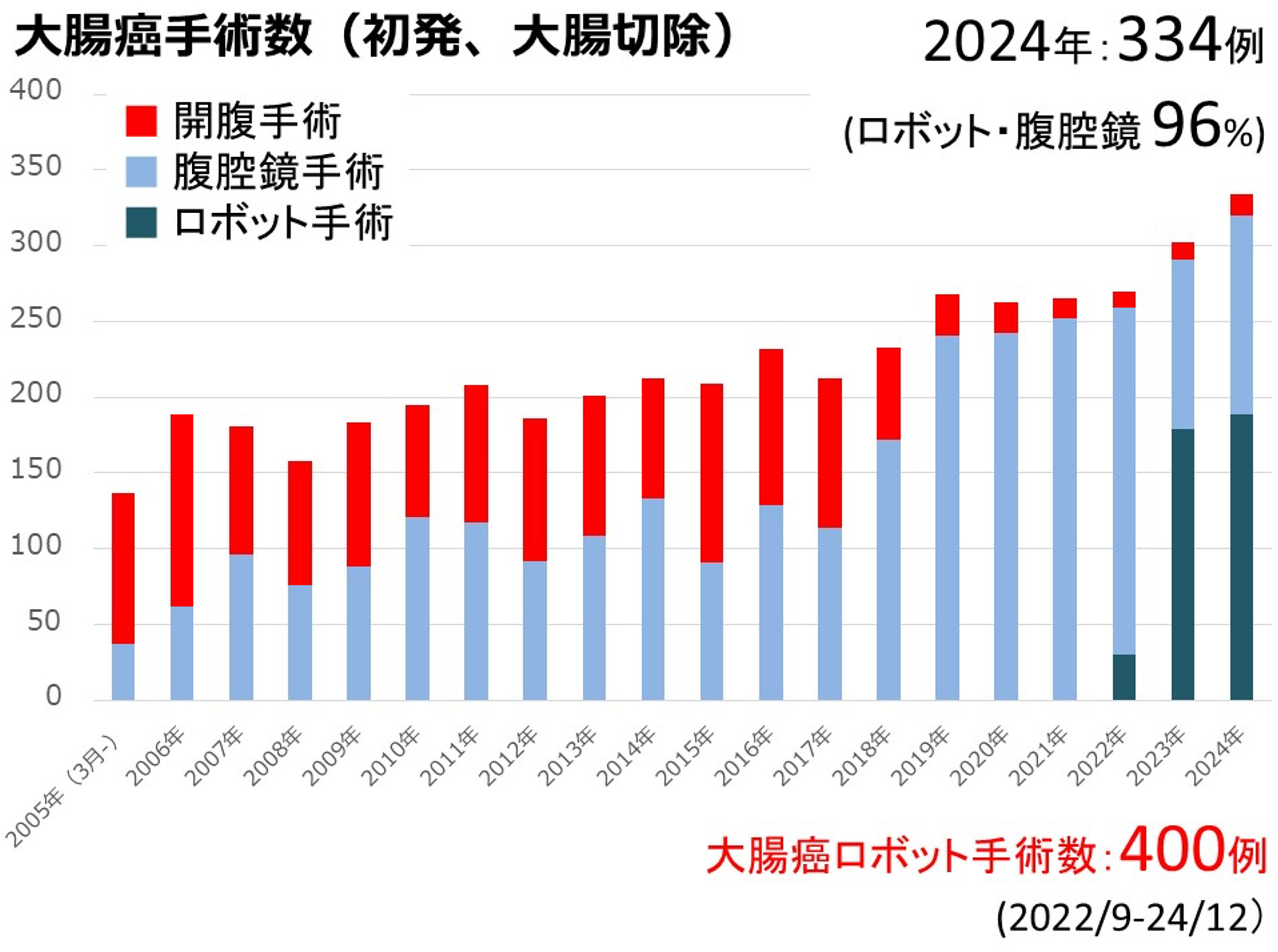
内視鏡手術支援ロボット(ダビンチXi)を用いたロボット支援手術を大腸癌に対して行っています。手術に用いる鉗子の多関節や手ぶれ防止機能によって、鉗子を術者の手指のように操作でき、より精緻で複雑な手術が可能となりました。狭い骨盤の深部で行う直腸癌の手術においては、癌の根治性とともに神経温存による排尿や性機能の温存も重要な課題となりますが、神経温存に関してロボット支援手術が有用であるといわれています。当院では2022年9月より大腸癌に対するロボット手術を開始しましたが、2024年12月までに400例に到達し、2023年、2024年の手術数は中四国トップです。内視鏡外科学会において指導医としての技量を認められたロボット支援手術プロクターが責任をもって手術を行い、良好な術後経過をたどっています。
当院では2005年3月の開院以来、多くの大腸癌の手術を行ってまいりましたが、手術数の増加とともにこうした低侵襲な手術の割合も増加しています。2024年には年間334例の大腸癌手術を行い、320例(96%)が低侵襲な腹腔鏡手術・ロボット手術でした。
機能温存を重視した手術に努めています
直腸の手術の際に周囲の神経を温存することによって、術後の排尿や男性性機能を保ちます。
また肛門近くの下部直腸癌に対しても、可能な限り肛門を温存し、永久の人工肛門を造設せずにすむように努めています。腫瘍の進行などにより肛門温存が不可能な場合にも、当院には人工肛門専門の看護師(皮膚・排泄ケア認定看護師)が常勤しており、人工肛門のケアの指導を行います。肛門を温存できた場合も直腸癌の手術後は頻便や便失禁といった排便機能障害が起こりますが、必要に応じて排便機能外来で専門の医師が診療を行い、術後の患者さんの生活の質を改善するように努めています。
高度に進行した癌や再発に対しても根治(治しきること)を目指しています
大腸癌は進行すると、出血や閉塞に伴う嘔吐、穿孔に伴う激しい腹痛といった症状が出現します。できるだけ早く適切な手術を行うことは、癌を治すという点だけでなく、こうした症状の出現の防止にも重要です。
当院では、他の臓器に浸潤をきたしている超進行癌や局所再発に対しても、積極的に骨盤内臓全摘などの拡大手術を行い、根治を目指した外科治療を行っています。また腫瘍内科や放射線療法科の医師と緊密な連携を取りながら、抗癌剤や放射線療法と組み合わせた治療で、治療成績の向上に努めています。
ご高齢の方や他の疾患を合併されている状況でも可能な限り手術を行っています
高知県は高齢化が進んでおり、ご高齢の方や、心臓、肺、腎臓などに他の疾患を合併している方の手術を行う機会が増加しています。当院には、多くの麻酔・集中治療のエキスパートの医師が在籍し、そのようなリスクの高い方に対しても細心の注意を払いながら、安全に手術を行うように努めています。
遺伝子検査(リンチ症候群)を希望される方に行っています
大腸癌患者の約1~2%がリンチ症候群という遺伝性疾患である事が知られています。リンチ症候群では大腸に加え、子宮、胃、卵巣、小腸、腎盂・尿管などで癌が発生しやすく、発症年齢も低い傾向があります。もしリンチ症候群であることが分かればこれらの臓器に対して計画的ながん検査を行い、早い段階でのがん発見・治療につなげることができます。また遺伝性腫瘍疾患は血のつながったご家族に同じ体質を共有することがありますので、ご家族の今後の健康づくりや人生設計などに役立てることができるかもしれません。現在、当院では大腸癌の手術を受けられた患者さん全員にリンチ症候群の可能性があるかどうかの見立てをつけるスクリーニング検査をご案内しています。リンチ症候群が疑われる方は、遺伝性腫瘍外来で、臨床遺伝専門医、遺伝性腫瘍学会専門医の資格を持った専門の医師が診療にあたります。
術後はかかりつけの医療機関(ご紹介医)と協力して経過観察を行います。
大腸癌は、術後5年間、定期的な血液検査やCT検査、内視鏡検査が必要になります。当院では、術後の定期的な検査を、地域連携手帳(パス)を用いて、かかりつけの医療機関と協力して行うことにより、患者さんの通院時間や外来での待ち時間の短縮に努めています。
経験豊富な専門医の紹介
消化器外科・一般外科(大腸部門)稲田 涼医師が
「The Best Doctors in Japan2022-2023」に引き続き
「The Best Doctors in Japan2024-2025」に選ばれました。

The Best Doctors in Japanとは、米国のベストドクター社による医師同士の相互評価(ピアレビュー調査)にて、多くの支持を受けた医師をその年度のベストドクターとして認定します。
選出方法は前年度のベストドクターである医師に対して「もし、ご自身やご家族が、ご自身の専門分野の病気にかかった場合、自分以外のどの医師に治療を委ねますか?」とアンケートを行い、ある一定以上の評価を得た医師がThe Best Doctors in Japanとして認定されます。
本年度は全国で7,073名(中四国で634名)が認定されました。
ベストドクターズ社については以下をご参照ください。
https://bestdoctors.com/japan/
| 名前 | 専門分野・資格など | |
|---|---|---|
| 科長 | 稲田 涼 | 日本外科学会専門医・指導医 日本消化器外科学会専門医・指導医 日本消化器病学会専門医・指導医 日本大腸肛門病学会専門医・指導医・評議員・専門医制度委員 日本臨床外科学会評議員 日本消化管学会胃腸科専門医 日本がん治療認定医機構認定医 消化器がん外科治療認定医 日本内視鏡外科学会技術認定医(大腸)・評議員 ロボット支援手術プロクター(大腸) 日本ロボット外科学会Robo—Doc Plot国内A級 手術支援ロボットダビンチ資格認定医 日本ストーマリハビリテーション学会ストーマ認定士 大腸癌研究会世話人 四国内視鏡外科研究会世話人 JCOG 大腸癌グループ施設代表者 The Best Doctors in Japan 難病指定医 医学博士 岡山大学臨床准教授 |
| 医長 | 吉岡 貴裕 | 日本外科学会専門医 日本消化器外科学会専門医・指導医 日本消化器病学会専門医 日本内視鏡外科学会技術認定医(大腸) ロボット支援手術プロクター(大腸) 臨床遺伝専門医 日本遺伝性腫瘍学会専門医・評議員 手術支援ロボット ダビンチ資格認定医 日本ストーマリハビリテーション学会ストーマ認定士 日本大腸肛門病学会専門医 日本臨床外科学会評議員 消化器がん外科治療認定医 大腸癌研究会遺伝性大腸癌診療ガイドライン作成委員 医学博士 |
| 医長 | 井上 弘章 | 日本外科学会専門医 日本消化器外科学会専門医 消化器がん外科治療認定医 |
| 医長 | 八木 朝彦 | 日本外科学会専門医 日本消化器外科学会専門医 消化器がん外科治療認定医 手術支援ロボット ダビンチ資格認定医 医学博士 |
| 主査 | 桑田 起雄 | |
| 専攻医 | 中尾 真綾 | 手術支援ロボット ダビンチ資格認定医 |



