- HOME
- 診療科・部門
- 診療科
- 消化器外科・一般外科
- 消化器外科・一般外科(食道部門)
消化器外科・一般外科(食道部門)
高知医療センター食道グループが、食道外科専門医認定施設に!!
 2022年1月より、当院食道グループが、日本食道学会より食道外科専門医認定施設として認定されました。この結果は、これまで多くの症例をご紹介いただきました地域医療機関の先生方、当院での治療を選んでいただきました多くの県民の皆様に支えられ、診療に従事させていただいた結果と考えております。心より感謝申し上げます。
2022年1月より、当院食道グループが、日本食道学会より食道外科専門医認定施設として認定されました。この結果は、これまで多くの症例をご紹介いただきました地域医療機関の先生方、当院での治療を選んでいただきました多くの県民の皆様に支えられ、診療に従事させていただいた結果と考えております。心より感謝申し上げます。
当院開院以来、多くの食道がん患者さんの治療に従事してきました。特に、2014年から2019年の6年間においては、384名の食道がん患者さんの治療を行ってきました(内科外科合同)。この症例数は、食道外科専門医認定施設に十分値する症例数でしたが、食道外科専門医が不在であったため、認定施設として申請できない状況でした。
「食道外科専門医認定施設として、食道がん患者さんに最新かつ最善の治療を、患者さん個々に寄り添った治療を提供できるよう、さらなる努力を重ねていく所存です。引き続き、ご指導、ご支援のほど賜りますよう宜しくお願い申し上げます。」
食道部門とは
 上部消化管(食道・胃)の内、食道の良性・悪性疾患全般の治療を担当しています。特に、食道の悪性腫瘍の外科治療を専門にしています。食道外科専門医師が中心となり、消化器内科(内視鏡治療専門)・腫瘍内科(抗がん剤治療専門)・放射線療法科(放射線治療専門)の医師とカンファレンスを行い、患者さんにとって最良の治療を提供しています。
上部消化管(食道・胃)の内、食道の良性・悪性疾患全般の治療を担当しています。特に、食道の悪性腫瘍の外科治療を専門にしています。食道外科専門医師が中心となり、消化器内科(内視鏡治療専門)・腫瘍内科(抗がん剤治療専門)・放射線療法科(放射線治療専門)の医師とカンファレンスを行い、患者さんにとって最良の治療を提供しています。
食道部門の病気について
食道グループで扱う疾患は、食道がんを中心とした悪性疾患のみならず、食道裂孔ヘルニアや食道憩室・アカラシアなどの良性疾患や、食道破裂などの緊急疾患に対する外科治療を行っています。食道がんに関しては、2017年がんの統計結果において、食道がん全ステージの5年生存割合は40%弱であり、その他の癌(胃がん65%、大腸がん70%)と比較して、長期生存が得られにくいがんの一つです。初期症状としては、のどの違和感や痛み、嚥下時に違和感やしみる、痛みなどとして自覚され、内科や耳鼻科を受診されることがあります。原因がわからない、症状が改善しない場合は、積極的に胃カメラやバリウム検査を受けていただくことをお勧めします。最後には、つかえ、嘔吐や痛みなどが出現し、食事がとれなくなります。
当院の食道部門の特徴
正確な診断のもと、患者さん個々に応じた治療を選択していきます
初診時に、正確な診断を行うために、上部消化管内視鏡検査(胃カメラ)、CT検査、PET-CT検査などを行います。一度受けた検査を、再度行う場合があります。カンファレンスにて診断・治療方針を検討し、食道グループとして提示させていただきます。患者さんの意向と合わせて治療方針を決定していきます。
食道がんに立ち向かうべく、多職種での医療介入(チーム医療)を行っています
食道がんと闘い長期生存を目指していくには、ステージ毎に治療法は異なるものの、手術治療を中心とした様々な治療の組み合わせが必要です。現在、ステージIIやIIIの食道がんに対しては、手術前に化学療法を2-3ヶ月行った後に手術治療を行うのが標準治療となっています。治療後は、体力、活動性の低下が起こるため、リハビリテーションを行うとともに、食事摂取方法の工夫も必要になります。一連の治療において、医師(内科、外科、放射線科、耳鼻科、歯科)のみならず、看護師、リハビリテーション、管理栄養士、ソーシャルワーカーなど様々な職種の医療従事者が、患者さん・ご家族さんに寄り添い、治療と支援を行っています。
臨床研究へのご参加を依頼することがあります
将来の標準治療確立に向けて、様々な臨床研究を行う必要があります。当院は、日本臨床腫瘍研究グループ(JCOG)が行っている臨床研究に食道がん分野でも参加しています。高知県内では唯一の参加施設です。各臨床試験に該当する患者さんには、御参加をお願いすることがあります。ただし、臨床研究への御参加は、自由意思であり、参加しないことで治療方法がかわることはありません。
食道がんについて
食道がんとは
食道は、のどからみぞおちまでをつなぐ約25cmの筒状の消化管で、食べ物をのどから胃へと運ぶための通り道です。食道がんは、食道の粘膜から発生する悪性腫瘍で、扁平上皮癌と腺癌の2種類が中心です。約9割が扁平上皮癌で、喫煙や飲酒、飲酒で顔が赤くなる体質の方(フラッシャー)が高リスクです。症状は、のどの違和感や痛み、嚥下時の違和感・痛み、しみる、つかえ、嘔吐、食事がとれないなどがあります。
食道がんの診断と治療
内視鏡検査(胃カメラ)やバリウム検査、CT検査、PET-CT検査などを行います。早期診断早期治療が長生きできる秘訣であることは、食道がんも例外ではありません。
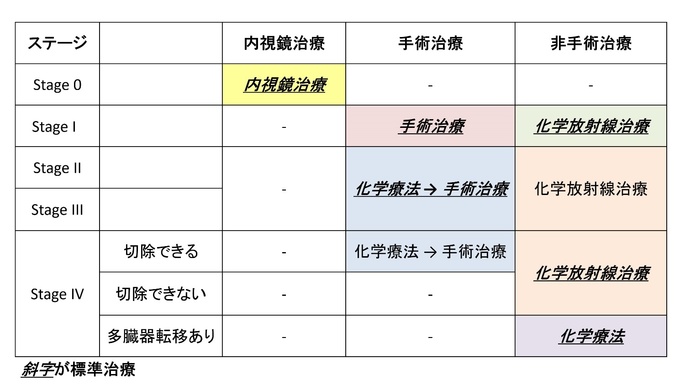
治療法は、ステージ別に、内視鏡治療、化学療法(免疫療法含む)、放射線治療、手術治療を組み合わせて行うことになります。しかし、ステージII以上の進行がん治療には、手術治療が欠かせないのが現状です。ステージIVでも切除可能であれば、積極的に手術治療を行うことで長期生存が可能な場合があります。
食道がん手術と術後の生活
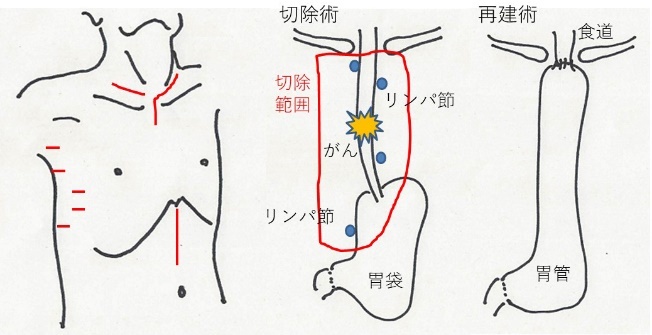
食道がんは、リンパ節転移頻度が高く、食道周囲のみならず、胃周囲のリンパ節にも転移するため、胃の一部を一緒に切除する必要があります。頸部、胸部、腹部と3か所の手術になり、2つの工程(下図)
①がんとリンパ節を切り取り(切除術)
②食べ物が通るように作り治す(再建術)
を行います。手術後の生活は、1回に食べられる量が少なくなります。よく噛み、時間をかけて食べ、食事回数を増やすことが必要になります。また、体力の低下を認めるため、しっかりと体を動かす必要があります。ご家族さんのご協力と、ご本人さんの努力が必要になります。
最後に
食道がんは進行が早く、1年以内に進行がんとなることが多いため、毎年の健康診断・内視鏡検査(胃カメラ)を受診していただくことをお勧めします。また、食べ物の通りで、何かお困りのことがあれば何でもご相談ください。
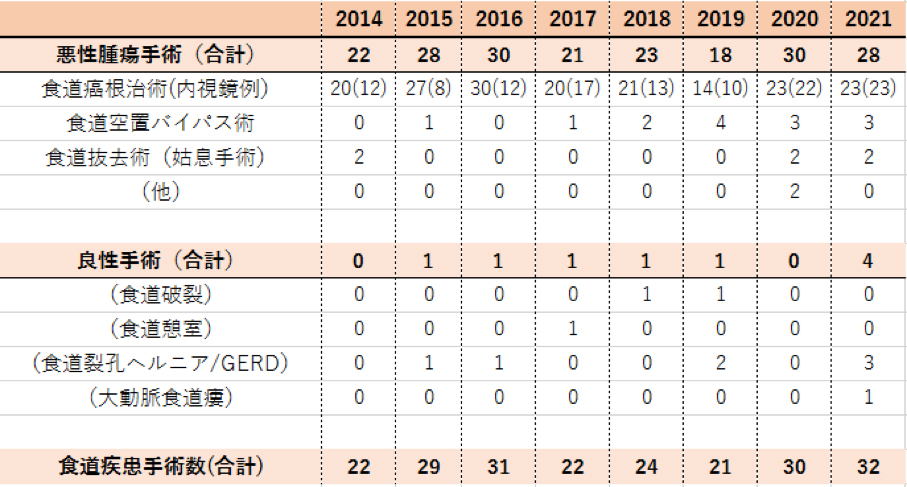
治療実績(年次推移)
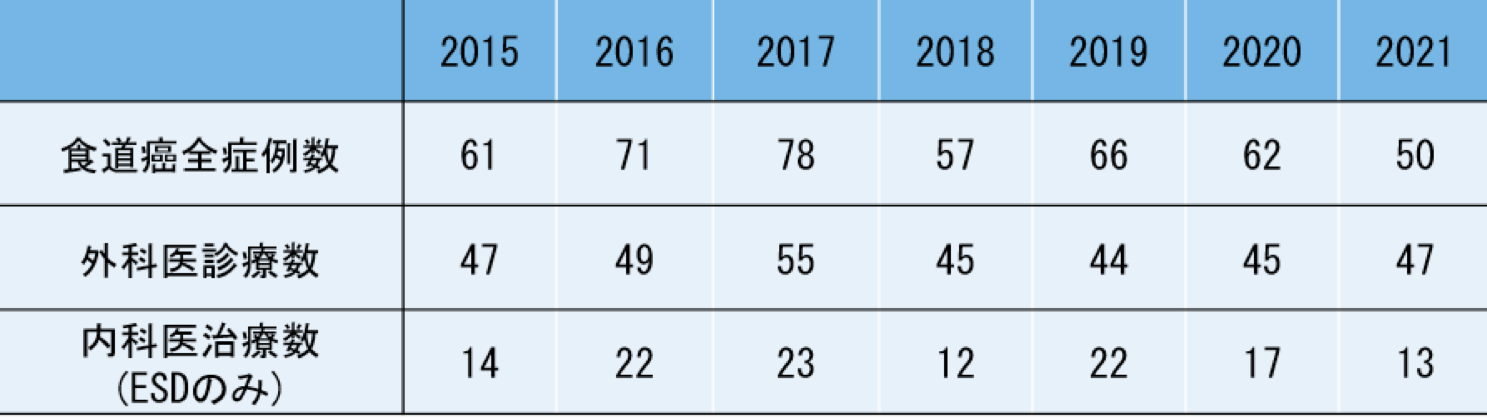
手術件数(年次推移)
経験豊富な専門医の紹介
| 名前 | 専門分野・資格など | |
|---|---|---|
| 医長 | 三村 直毅 | 日本外科学会専門医 日本消化器外科学会専門医 日本内視鏡外科学会技術認定医(胃) 手術支援ロボットダビンチ資格認定医 |
| 医長 | 高田 暢夫 | 日本外科学会専門医・指導医 日本消化器外科学会専門医・指導医 日本内視鏡外科学会技術認定医(胃) ロボット支援手術認定プロクター(胃) 消化器がん外科治療認定医 手術支援ロボット ダビンチ資格認定医 日本栄養治療学会認定医 NST専門療法士臨床実地修練研修指導責任者 米国消化器内視鏡外科学会(SAGES)FUSE認定医 消化器がん外科治療認定医 医学博士 |
| 副院長 | 尾崎 和秀 | 日本外科学会専門医・指導医 日本消化器外科学会専門医・指導医 日本内視鏡外科学会技術認定医(胃) 日本栄養治療学会学術評議員・代議員 日本がん治療認定医機構認定医 医学博士 岡山大学臨床教授 |
